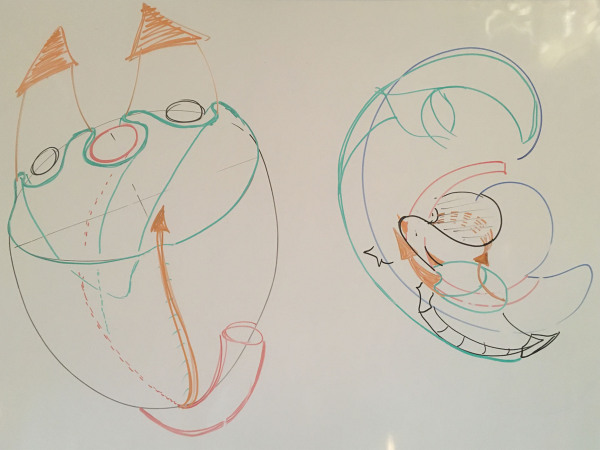Die Anatomie ist eine der ältesten Wissenschaften, die die menschliche Form beschreibt. Über Jahrhunderte wurden viele anatomische Bücher geschrieben. Oft als Kopie früherer Ausgaben. Über Jahrhunderte wurde ebenfalls eine bestimmte Sichtweise von einer Generation zur nächsten weitergegeben. Durch das Kopieren von Büchern haben wir auch unsere Sichtweise auf Form und Funktion kopiert. Frage: Kann aus einer Änderung des Beobachtens die Fähigkeit werden, verschiedene Formen und Funktionen zu sehen, die jetzt noch hinter der alten Nomina Anatomica verborgen sind?
Anatomische Rhetorik
Laut anatomischer Literatur unterscheiden wir 7 Hals-, 12 Brust- und 5 Lendenwirbel. Die Wirbelsäule wird nicht zuletzt durch einen Sakral- und Steißbeinknochen vervollständigt. Diese kaudale Region wird zusammen mit beiden ilii als Becken (Pelvis) bezeichnet.
Bei näherer Betrachtung dieser Region können wir feststellen, dass der Sakral- und der Steißbeinknochen Ossifikationen von jeweils 5 Sakral- und 4 Steißbeinwirbeln sind (einige Autoren sprechen von 3 Steißbeinwirbeln). Obwohl es äußerlich als ein Knochen aussieht, wird bei einem sagittalen Schnitt deutlich, dass das Kreuzbein 5 einzelne Wirbel bleibt, da die Ossifikation hauptsächlich im kortikalen Teil des Knochens auftritt. Dies ist für den Steißbeinknochen schwieriger zu beobachten, dennoch ist auch sein Ursprung noch zu erkennen. Warum also nicht von einer Wirbelsäule sprechen, die aus 7 Hals-, 12 Brust- und 5 Lendenwirbeln besteht und von 9 Beckenwirbeln vervollständigt wird?
Obwohl selten, es kommt vor, dass der 5. Lendenwirbel mit dem Sakralknochen verknöchert. Dieses Phänomen ist als Sakralisierung von L5 bekannt. In den meisten Fällen erscheint es nur auf einer Seite der Wirbelsäule. Bei näherer Betrachtung dieses Phänomens der Sakralisierung wird deutlich, dass es keine so seltsame Idee ist, das Vorhandensein von 6 Sakralwirbeln (L5 + 5 Sakralwirbel) zu definieren. Folglich könnten wir unsere Nomenklatur ändern, indem wir diesen 5. Lendenwirbel in den 1. Sakralwirbel umdefinieren. Und dies führt zu der Möglichkeit, 10 Beckenwirbel zu definieren: 6 Sakral- + 4 Steißbeinwirbel. Dieses Gedankenspiel kann ein Schmunzeln oder sogar einen Unglauben hervorrufen, dass die Frage aufwirft: Warum sollten wir dies tun? Ist es nicht lediglich eine unsinnige mentale Übung? Und zu welchem Zweck? Lassen Sie uns einen Blick darauf werfen.
Der Mechanismus hinter der Ossifikation
Bindegewebe wird auch als Binnengewebe oder Mesoderm bezeichnet (letzteres beide sind embryologische Bezeichnungen). Dieses Bindegewebe gibt es in einer Vielzahl. Es erscheint sowohl in flüssigem Zustand (Blut) als auch in festem Zustand (Knochen). Und dazwischen haben wir jede Art von Aussehen wie Faszien, Sehnen, Bänder usw.
Wenn sich das Bindegewebe mehr in Richtung eines flüssigen Zustands neigt, begünstigen seine Form und Funktion aufgrund der hohen Permeabilität den chemischen (Stoffwechsel-) Austausch - die Unterstützung gegen physikalische Belastung ist jedoch gering. Mit Blick auf das andere Extreme, welches sich zu einem festen Zustand wie Knochen neigt, begünstigt seine Form und Funktion die mechanische Unterstützung gegen physikalische Belastung - die Unterstützung für einen chemischen Austausch ist gering.
Wenn wir das Phänomen des Lebens näher betrachten, können wir beobachten, dass es durch einen ständigen Formwechsel (Anpassung) gekennzeichnet ist. Diese Änderung richtet sich nach den Umgebungsbedingungen. Wir können daraus schließen, dass das Leben tatsächlich eine ständige Suche nach einem optimierten Zustand ist. Ein Zustand, der einen ausreichenden chemischen (Stoffwechsel-) Austausch ermöglicht, während ein gewisser physikalischer Widerstand gegen beispielsweise die Schwerkraft gewährleistet ist - und umgekehrt.
Die Ossifikation des Bindegewebes ist eine Reise des ständigen Wandels, beginnend in einem flüssigen Zustand in Richtung eines festen Zustands. Es ist eine Frage des proportionalen Vorhandenseins der vier Komponenten des Bindegewebes: Wasser, Matrix, Zellen, Faser - chronologisch in dieser Reihenfolge vorhanden. Der deutsche Embryologe E. Blechschmidt nennt die Region, in der die Ossifikation stattfindet, ein Densationsfeld. Diese Densationsfelder können in vielen embryonalen Entwicklungsstadien, aber auch bis lange nach der Geburt beobachtet werden. Tatsächlich treten während unseres gesamten Lebens Densationsfelder auf. Unter bestimmten Umständen werden diese Texturänderungen sogar als Pathologien wie Osteophytose oder Verkalkung der Supraspinatus-Sehne im Schulterbereich definiert. Oder was soll man vom Plantarsporn halten? Alle von ihnen sind Beispiele für (re)aktive Densationsfelder.
Eine der gemeinsamen Eigenschaften dieser Änderungen in der Densität ist die Tatsache, dass diese Felder Bereiche sind, in denen Wasser aus dem Bereich gedrückt wird, während die Matrix zwischen den Fasern eingefangen wird. Das Bindegewebe wird dichter. Folglich verringert sich sein Stoffwechselaustausch, während das unterstützende Merkmal für die physikalische Belastung zunimmt. Obwohl chemische Prozesse im Ossifikationsprozess nicht ausgeschlossen werden können, kann die Bedeutung der physikalischen Merkmale im Transformationsprozess nicht geleugnet werden. Im Gegenteil!
Physikalische Bedingungen die zur Verdichtung führen
ENTWICKLUNGSBEDINGUNGEN
Quellungswachstum - Die Entwicklung der Wirbelsäule ist durch eine Reihe chronologischer Schritte gekennzeichnet. Zunächst gibt es den Kompressionseinfluss des Grenzgewebewachstums wie den des zukünftigen Neuralrohrs. Dieser Druckeinfluss wirkt sich unmittelbar auf die Nachbarzellen des Binnengewebes aus. Die Region, in der diese zukünftigen Bindegewebszellen komprimiert werden, wird als Contusionsfeld definiert. In diesem Bereich werden junge Knorpelzellen entwickelt. Diese Zellen zeigen neben ihrer veränderten Form auch ein anderes Stoffwechselverhalten, dass sich im Auftreten von Fasern in ihrer direkten Umgebung bemerkbar macht.
Die Entwicklung erfolgt aber nicht nur in einer bestimmten Chronologie, sondern auch in Phasen. Wir können klar Phasen der Stoffwechselaktivität unterscheiden, die sich durch Momente relativer Stoffwechselruhe abwechseln. Die aktive Stoffwechselphase des Neuralrohrs bewirkt die Kompression benachbarter Binnengewebszellen. Nach dieser aktiven Phase können wir einen Moment relativer Ruhe beobachten, in dem das Phänomen des Expansionswachstums beobachtet werden kann. Dieses Expansionswachstum kommt von den jungen Knorpelzellen, die im Contusionsfeld entwickelt wurden. Wenn die Kompression nachlässt, beginnen die Binnengewebszellen Wasser einzusaugen. Dies entspricht dem Phänomen des sogenannten Quellungswachstums. Es ist eine Folge des onkotischen Drucks. Onkotischer Druck, auch kolloidosmotischer Druck genannt, wird von Proteinen ausgeübt, die dazu neigen, Wasser anzuziehen. Da Wasser aus den Zellen herausgedrückt wurde, steigt die Konzentration der Proteine in der Zelle und folglich ihr onkotischer Einfluss. Sobald dieser onkotische Druck ansteigt, ist es, als würden sich diese Zellen aufgrund des zunehmenden Wassergehalts wie ein Ballon aufblasen. Dies ist ein spezifisches Merkmal eines Distusionsfeldes, in dem sich erwachsenen Knorpel entwickelt.
Dieser Quellungswachstum, bei dem sich die Binnengewebszellen gegenseitig beiseite schieben, setzt die Fasern des Binnengewebes einer physischen Belastung aus (Retentionsfeld). Folglich wird das Wasser zwischen den Zellen und den Fasern aus diesem Bereich herausgedrückt, was zur Verdichtung führt. Dieses Phänomen verwandelt den Knorpel in enchondralen Knochen.
Entwicklungsbewegung - Aber nicht nur der Quellungswachstum des Knorpels führt zu einer Zunahme der physikalischen Belastung des jungen Bindegewebes. Entwicklungsbewegungen von Organen wie auch von Organsystemen können und werden auch eine Zunahme einer physischen Belastung innerhalb der Fasern dieses Bindegewebes verursachen. Daher auch auf die zukünftige Wirbelsäule. Da die Entwicklung als Bewegung beschrieben werden kann, zeigt sich eines der Merkmale dieser Bewegung in den Eigenschaften der Fasern: Die Fasern erhalten eine räumliche Orientierung. Fasern in einem Retensionsfeld zeigen eine klare Richtung. In Strukturen wie Bändern und Sehnen wird dies deutlich. Eine verdichtete Form dieser Fasern ist auch in knöchernen Strukturen vorhanden. In diesem Fall sprechen wir von Beinbälkchen – Trabeculae. Auch sie haben eine ausgeprägte räumliche Ausrichtung! Es ist eine Ausrichtung in Kontinuität mit der Faserrichtung des benachbarten und weniger dichten Bindegewebes. Spuren von Entwicklungsbewegungen in Bezug auf Organe sind in der Strukturierung der Knochen eindeutig vorhanden!
Abbildung 1 (links): Schematische Darstellung der Beckenregion.
Die grüne Farbe repräsentiert das mesotheliale Grenzgewebe, das das zukünftige Peritoneum werden wird - in diesem Fall speziell das parietale Beckenperitoneum. In der hinteren Wand sind die Abdrücke des Enddarms (rot) sowie der Gonaden (schwarz) zu unterscheiden. Die grünen Falten auf beiden Seiten werden zu Eileitern (Ductus von Müller, auch paramesonephrischer Ductus genannt - nur bei Frauen). In Übereinstimmung mit diesen Strukturen können wir Entwicklungsmuster unterscheiden, die eine Belastung im Binnengewebsraum verursachen (zukünftiger Becken- und retroperitonealer Raum).
Entwicklungsbeziehungen werden durch die orangefarbenen Pfeile angezeigt. Die hinteren Pfeile zeigen die Entwicklungsbeziehung zum retroperitonealen Raum an (zum Beispiel Lig. Suspensorium ovarii). Der vordere Pfeil zeigt die Beziehung zu Lig.teres hepatis und die Kontinuität zum Zwerchfell an.
Abbildung 2 (rechts): Schematische Darstellung der Beckenregion.
Entwicklungsbeziehung mit Cran.Vert.Sacr.Syst. und auch das zukünftige Peritoneum. Die schematische Darstellung zeigt die zahlreichen Möglichkeiten hinsichtlich Positionsbeziehungen zwischen verschiedenen Systemen. Wenn Sie die Richtungsmerkmale innerhalb dieser Positionsbeziehungen bemerken, sehen Sie die möglichen Auswirkungen der Funktionalität in bestimmten Regionen.
Quelle: Anatomy & Ontogenesis – Seminar 4: Entwicklungsmuster des Urogentialsystems; La Bresse/Frankreich, 2019
GRAVITATIONSBEDINGUNGEN
Sobald wir geboren sind, ist eine der konfrontativsten Veränderungen die Schwerkraft. Es belastet unseren Körper. Diese Belastung hat enorme Auswirkungen auf unser Bindegewebe. Bei dem Versuch, mit dieser physischen Belastung umzugehen, werden Kräfte innerhalb von unserem Körper in die Richtung des geringsten Widerstands abgeleitet. Mit anderen Worten, die Fasern unseres lockeren Bindegewebes werden noch mehr organisiert indem sie eine deutliche räumliche Orientierung bekommen. Und was ist mit denen, die bereits räumlich und direktional organisiert sind? Diese Fasern werden durch eine zunehmende Anzahl sowie durch ein Herausdrücken von Flüssigkeit verstärkt.
Ein besonderes Merkmal der zunehmenden Anzahl von Fasern sowie ihrer Verdichtung ist, dass ihre Richtung des geringeren Widerstands (direction of ease) der Richtung des Entwicklungsmusters entspricht. Eine Richtung die durch die Entwicklungsbewegung von Organen und Organsystemen „bereits vorinstalliert“ wurde ! Dies führt uns zu dem Schluss, dass unser Verhalten unter Gravitationsbedingungen die vorhandenen Merkmale der Strukturierung und Textur (Dichte) verstärkt. Merkmale die sich aus früheren Entwicklungsbewegungen ergeben.
ÜBER DIE BECKENWIRBEL
In Bezug auf die Beckenregion müssen wir einen Unterschied zwischen dem größeren und dem kleinen Becken unterscheiden. Der größere, breitere Teil des Beckens bezieht sich hauptsächlich auf beide Teile des Beckens weche als Os ilium bezeichnet werden – der Bereich der beiden Darmbeinknochen. Das kleine Becken bezieht sich auf die Region, die den Sakral- und Steißbeinknochen sowie das Os ischium (und teilweise Os pubis) umfasst.
Die Form und Funktion des kleinen Beckens hängt eng mit der Entwicklung der Urogenitalorgane zusammen. Tatsächlich verursachen ihre Entwicklungsbewegungen eine gerichtete Belastung im Bindegewebe der Beckenregion. Diese Richtungsbelastung, diese Entwicklungsmuster verändern den Zustand des Bindegewebes durch eine ausgerichtete Verdichtung seiner Textur. Diese Transformation der Beckenregion ist ein fortlaufendes Ereignis, welches bis lange nach der Geburt stattfindet! Diese Veränderung der Beckenform nach der Geburt zeigt sich beispielsweise in der Pubertät junger Frauen vor und während der ersten Menstruation. Nicht zu vergessen die Schwangerschaftsperiode, in der sich die Beckenform ebenfalls ändert! (Für die Biochemiker unter uns: Ja, metabolische Veränderungen haben einen Einfluss auf die Textur des Bindegewebes und „bereiten“ die bevorstehende Geburt vor - obwohl diese „vorbereitende Veränderung“ eher als Folge dieser sich ändernden chemischen UND physikalischen Bedingungen betrachtet werden sollte).
Ein zusätzlicher Einfluss der Schwerkraft, der insbesondere aufgrund der veränderten Haltung (bipodale Position) zunimmt, verstärkt die Belastung des Bindegewebes und beschleunigt den Verdichtungsprozess. Es verstärkt die Belastung der bereits vorhandenen Richtungsmerkmale der Fasern. Und das führt zu einer Transformation der Beckenregion.
Lendenwirbel 5 sollte als Sakralwirbel 1 bezeichnet werden
Wenn wir die Bewegungen der an der Urogenitalentwicklung beteiligten Strukturen gründlich untersuchen, wird deutlich, dass sich die Richtungsbelastung dieses Ereignisses weit in die sogenannte Lendengegend erstreckt. Strukturen wie das Lig. Suspensorium ovarii erstrecken sich fächerförmig in die Region des 5. Lendenwirbels. Innerhalb derselben Region gibt es auch andere Veränderungen der Texturen. Bänder wie das Iliolumbalband sind eindeutig Verdichtungen, die durch Belastungen entstehen, die teilweise durch die Entwicklungsbewegungen der Urogenitalorgane verursacht werden. Im späteren Leben werden diese Strukturen durch die Schwerkraft zusätzlich belastet, sobald das Individuum in eine aufrechte (bipodale) Position kommt.
In anatomischen sowie embryologischen Büchern wird dieses sogenannte Lig. Suspensorium ovarii nur bei Frauen beschrieben. Wir sollten jedoch bedenken, dass die absteigende Bewegung der Eierstöcke auch für den Hoden beschrieben werden kann. Die Gonaden beider Geschlechter unterliegen (fast) den gleichen Entwicklungsbedingungen. Es kann zwar einige geschlechtsspezifische Unterschiede geben, die Tendenz der Entwicklungsbewegung ist jedoch dieselbe.
Diese Bewegung verursacht eine Belastung und folglich eine Verdichtung des Binnengewebes (zukünftiges Bindegewebe). Diese Änderung der Textur führt bei beiden Geschlechtern zu den gleichen Spuren der Faserorganisation. Je nach Umfang der Identifizierung dieser Ausrichtung wird es mit einem spezifischen anatomischen Begriff als eine bestimmte Struktur benannt,… oder halt auch nicht. Ein Beispiel: das männliche Gubernaculum entspricht dem weiblichen Lig. Teres uteri wo das weibliche Lig. Suspensorium ovarii beim Mann gleich… anscheinend nichts entspricht. Ist dem so? Wenn man die mikroskopischen Dimensionen des Bindegewebes dieser Region betrachtet, wird der Zustand des Bindegewebes in dieser Region anders ausfallen! (A. T. Still, Philosophie der Osteopathie, Seite 17-18: Was ich unter Anatomie verstehe)
(Für die Anatomieliebhaber unter uns hier ein Teaser: Was ist mit dem Band von Clado zwischen dem Ligamentum flavum und dem Appendix vermiformis? Ist dies eine anatomische Realität oder nur die (Wahn)Vorstellung eines französischen Gynäkologen 1856-1905; Stedmans medizinische Eponyme)
Form ist eine Folge ihrer Strukturen und deren Positionsbeziehungen. Funktion ist ein ständiger Versuch, diese ursprüngliche Form beizubehalten. Funktion ist ein konstanter Widerstand gegen eine Änderung des Positionsverhältnisses. In diesem Zusammenhang ist der 5. Lendenwirbel ein struktureller Bestandteil der Wirbelsäule. Aber aufgrund seiner Positionsbeziehungen definitiv auch eine strukturelle Komponente des Urogenitalsystems im Beckenbereich. Daher ist es sinnvoll, diesen L5 den 1. Beckenwirbel zu nennen! Aufgrund der engen Beziehung zum Urogenitalapparat ist es sinnvoller, genau diese Nomenklatur zu verwenden. Eine Beziehung, die der Beckenregion ihre spezifische Form und Funktion gibt!
Anatomische Realität oder nur ein Denkspiel?
Wie realistisch ist das Gehirnspiel, anatomische Strukturen neu zu definieren? Und zu welchem Zweck? Die Frage, die wir uns stellen können, lautet: Gibt es neben dem seltenen Phänomen der Sakralisierung von L5 noch andere anatomische und / oder funktionelle Hinweise für die Annahme, dass dieser Wirbel als den 1. Sakralwirbel (oder den 1. von 10 Beckenwirbeln) angesehen werden sollte?
GEWEBE URSPRUNG VON LUMBALE RÜCKENSCHMERZEN
1991 veröffentlichten Kuslich und seine Kollegen einen Artikel unter dem Titel “The tissue origin of low back pain and sciatica” (Orthopaedic Clinics of North America, Band 22, Nr. 2). Die interessanteste Schlussfolgerung ihrer Untersuchungen ist, dass Lendenschmerzen sowie Ischiasschmerzen nur durch das Vorhandensein einer Entzündung der Nervenwurzel erklärt werden konnte. Ziehen und Drücken auf Haut, Muskeln, Bändern, Gelenkkapseln, Bandscheiben usw., keines dieser Gewebe kann mit dem Gefühl des Patienten mit Lendenschmerzen und / oder Ischiasschmerzen in Verbindung gebracht werden!
Bei ein tieferer Blick auf den physiologischen Ursprung von Gewebeentzündungen können mehrere Schlussfolgerungen gezogen werden. Zunächst einmal: nur Bindegewebe kann sich entzünden! Und Entzündungen haben eindeutig einen vaskulären Hintergrund. Letzteres bedeutet, dass eine Stauung im Gefäßsystem allzu oft, wenn nicht immer, ein signifikantes klinisches Zeichen einer Entzündung ist. Diese Stauung hängt mit der Form und Funktion des veno-lymphatischen Teils unserer Vaskularisation zusammen. Und jetzt wird es interessant.
VASKULARISIERUNG VON L5
Schmerzen im unteren Rückenbereich sowie Ischias sind ein häufiger Grund für Patienten, einen Osteopathen aufzusuchen. Eine detaillierte Kenntnis der Vaskularisation dieser Region sollte daher eine Grundvoraussetzung sein, um verstehen zu können, was dieses Symptom verursacht.
Kann es ein Wirbel sein, der in einer bestimmten Position verriegelt ist (FRS, ERS, NSR - siehe Gesetze von Fryette)? Ja, warum nicht. Dies beantwortet jedoch nicht die Frage, wer oder was das Positionsverhältnis dieses Wirbels in Bezug auf seine Nachbarstrukturen verändert hat. Die übliche Erklärung / Pseudo-Entschuldigung, „etwas verkehrt aufgehoben zu haben“ oder „eine falsche Bewegung gemacht zu haben“, ist zu simpel und bei weitem nicht der einzige Grund; Was ist mit den Patienten, die „damit aufgewacht sind“? Auch das Konzept der „Dysfunktion“ eines Wirbels erklärt nicht wirklich die expliziten Merkmale des „chemischen Schmerzes“ (diffus, Zunahme bei Immobilität, bezeichnet als C-Faser-Schmerz usw.). Ein chemischer Schmerz, der bei Entzündungen so spezifisch ist. Entzündungen, die nach den Erkenntnissen von Kuslich et al. eine sehr wichtige klinische Voraussetzung bei Lenden- und Ischiasschmerzen sind.
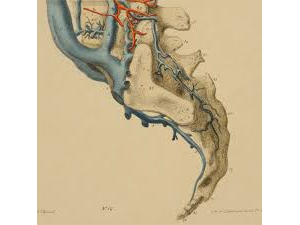
Im Falle einer Entzündung sollte die Aufmerksamkeit auf die (Mikro-) Vaskularisation der Region gelenkt werden, in der das Symptom auftritt. Was ist der vaskuläre Beitrag zu diesem Symptom und woher kommt es? Das erste, was anatomisch interessant zu bemerken ist, ist die Tatsache, dass die Region des Wirbels L5 durch eine venöse Struktur versorgt ist, die nicht direkt mit der Vena cava inferior verbunden ist, sondern… wie kann es sonst sein: die venösen Blutgefäße des Beckens. Und in diesem speziellen Fall, obwohl es viele Variationen gibt, auch die Möglichkeit zu den venösen Blutgefäßen des kleinen Beckens (Urogenital!).
Außerdem sollten wir nicht vergessen, dass diese venösen Gefäße KEINE Klappen haben. Dieses Fehlen von Klappen führt zu einer nicht festgelegten Richtung des Blutflusses. Unter normalen Bedingungen würden wir erwarten, dass die 5. Lendenregion in die Beckenregion und von dort in die innere Iliakalvene usw. abfließt. Was ist jedoch bei einer Stauung des Beckens (urogenital / rektal)? Ist es möglich, dass sich die Richtung des Blutflusses ändert? Nun, zumindest der Druck in diesen Gefäßen steigt und dies kann zu einer Stauung des Beckens in diese Region von L5 führen. Herlihy spricht in seiner Veröffentlichung von 1947 (Revision des Venensystems) sogar von einem Bypass vom Becken in die Wirbelsäule und von dort direkt in die intrakraniellen (Dural-) Gefässe! Laut Herlihy ist es also möglich, dass Blut direkt in die Wirbelsäule verlagert wird. Batson (1956) beschreibt diese Blutgefäße der Wirbelsäule als venöse Lagerhäuser. Seine Experimente zeigen, dass die Beckenregion definitiv eine bevorzugte Region für eine Blutverschiebung in die Wirbelsäule ist (siehe auch Gilbert Breschet 1826). Unnötig zu erwähnen ist, dass, wenn Blut in die Venen der Wirbelsäule gelangt, auch der Druck in den Duralsinus steigt. In dem Fall, dass die venösen Shunts wie die Verbindung zwischen dem Sinus cavernosus und dem Plexus pterygoideus behindert werden, kann dieser Druckanstieg Symptome wie retrookulare Kopfschmerzen verursachen. Das Symptom kann zwar im kranialen Bereich wie im Bereich der Lendenwirbelsäule liegen, die ursprüngliche Ursache für dieses Problem kann jedoch im Beckenbereich liegen.
Also, wenn wir uns die Vaskularisation des Wirbels L5 genauer ansehen, bemerken wir diese enge Beziehung zu den Blutgefäßen der Beckenregion. Folglich sollte es nicht überraschen, dass das Spannungsmuster innerhalb der Strukturen, die sich auf das Urogenitalsystem beziehen und sich im Becken befinden, ebenfalls alle anderen Strukturen einschließt, die positionell und direktional miteinander in Beziehung stehen. Folglich sollte es somit nicht überraschen, dass eine Behandlung des umgebenden "Aufhängeapparats des Urogenitalsystems” einen Einfluss auf das Stauungsphänomen der Beckenregion einschließlich L5 (und sogar in der Schädelregion) hat! Eine Behandlung der Faszien, Bänder und anderer verdichtete Bereiche des Bindegewebes (einschließlich knöcherner Trabekel) in Bezug auf diese Region, hat Auswirkungen auf die Vaskularisation von L5 (oder sollten wir Beckenwirbel 1 sagen?). Diese Behandlung kann als Behandlung des Cranio-Vertebro-Sacral-Systems sowie des viszeralen Systems angesehen werden. Es geht nur darum, „die Eigenschaften des Systems“ in Bezug auf den Bereich des Symptoms zu definieren - zu welchem System gehört die Bindegewebsbelastung in Form eines Musters?
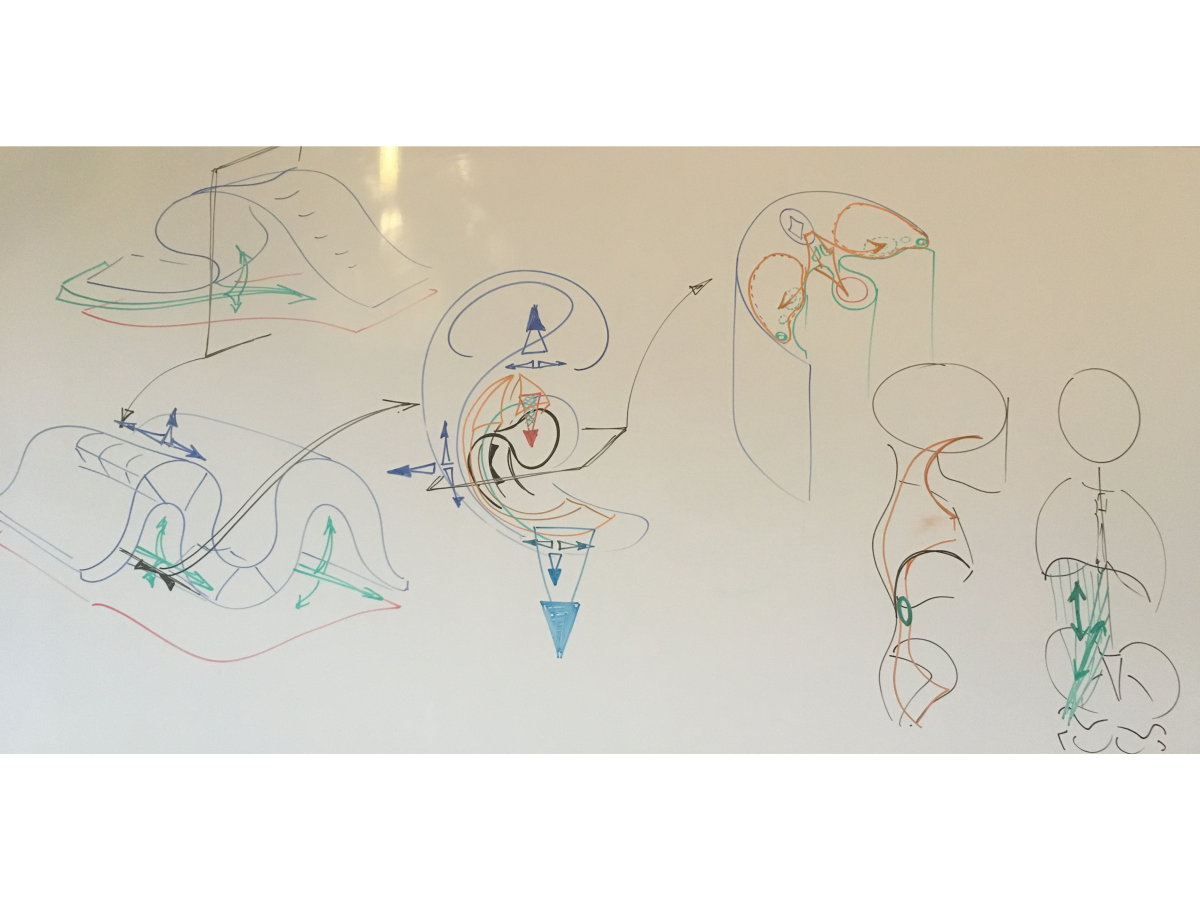
Abbildung 4: Schematische Darstellung der verschiedenen Entwicklungsstadien, die zur Strukturierung des retroperitonealen Raums führen.
Der sogenannte retroperitoneale Raum ist in der Tat eine Kontinuität des thorakal gelegenen Mediastinums, die sich bis in die Beckenregion erstreckt. Dieser „Binnengewebsraum“ enthält die wichtigsten neurovaskulären Komponenten für jedes einzelne System: Cran.Vert.Sacr., Viszeral, Urogenital und Loco.Mot. Syst .. Darüber hinaus vereint dieser Raum diese verschiedenen Systeme - in vielerlei Hinsicht (funktional und dysfunktional).
Bitte beachten Sie, dass jede Farbe sowie jeder Pfeil in diesem Schema einen sogenannten Halteapparat darstellen. Ein Apparat, der eine anatomische Struktur und eine Positionsbeziehung darstellt. Jede Farbe und jeder Pfeil kann ein Blutgefäß, einen Nerv, einen Muskel, eine Faszie, eine Sehne usw. darstellen. Obwohl diese Strukturen unterschiedliche Texturen (unterschiedliche Dichten) aufweisen, haben sie eines gemeinsam: Trajektorienmerkmale. Diese Trajektorien sind strukturierte Entwicklungsmuster, die zu bevorzugten Richtungen des geringsten Wiederstands werden, wenn der menschliche Körper auf seine Umweltbelastung reagiert.
Quelle: Anatomie & Ontogenese - Seminar 4: Entwicklungsmuster des Urogenitalsystems; La Bresse / Frankreich, 2019
ÜBER MUSCULUS PSOAS MAJOR UND MEHR
Die spezielle Vaskularisation des 5. Lendenwirbels ist nicht die einzige anatomische Indikation dafür, dass dieser Wirbel einen anderen Namen erhalten sollte. Betrachtet man den Musculus psoas major, so ist klar, dass dieser Muskel bis zum Wirbel L4 seinen „Ursprung“ hat. Warum nicht bis L5? Und warum befindet sich der Truncus lumbosacralis bei L4-L5 und nicht bei L5-S1? Es ist nur sinnvoll, wenn wir den 5. Lendenwirbel als Teil der Beckenregion sehen. Eine Region, die sich in ein bestimmtes Kompartiment der Gliedmaßen fortsetzt, dass sich entlang einer neurovaskulären Achse erstreckt die mit dem Ischiasnerv zusammenhängt. Was war wieder der Gewebeursprung des Ischiasschmerzes? Genau!
Was machst du bei ...?
Man kann sich viele Fragen stellen. Was machen Sie zum Beispiel bei Lenden- oder Ischiasschmerzen, oder jedes andere Symptom…? Welche Technik verwenden Sie, ein Hochgeschwindigkeits-Trust (ein heilsamer Ruck) oder eher eine Sutherland-Technik? Oder, wie wertvoll ist eine Muskelenergietechnik von Mitchell im Lichte von Kuslichs Entdeckung (Muskeln sind kein Ursprung für Lendenschmerzen)?
Zunächst beginnt „Was machen Sie im Fall von“ mit einem anatomischen Verständnis des Patientenproblems. Und das ist mehr als nur einige anatomische Strukturen beim Namen auswendig zu kennen! Es geht um Form, Strukturen und Positionsbeziehungen. Zu wissen, was es bedeutet, bedeutet, über „das Normale“ Bescheid zu wissen (siehe A.T. Still). Und das geht über die Grenzen der makroskopischen Dimensionen hinaus. Positionsbeziehungen werden offensichtlich (logisch), sobald sie einen räumlich organisierten Richtungskontext erhalten. Ein Kontext, der in Form eines Musters beschrieben wird, ein Wissen, das beispielsweise bei embryologischen Studien offensichtlich wird.
Und dann ist da noch die Frage nach derTechnik. Der Modus operandi „dieses Symptom = diese Technik“ ist eine sehr starke Vereinfachung (A.T. Still, Philosophy of osteopathy, page 2: I do not instruct the student to punch or pull a certain bone, … for a certain disease, …). Es ist ein vereinfachtes Vorgehen, der nur von jenen verlangt wird, die ihre Anatomie nicht kennen. Oder mit den Worten von A.T. Still zu sagen: they have nothing to reason from (Autobiography, chapter 12, page 162). Daher verstehen sie das Problem des Patienten nicht!
Techniken sind nur Werkzeuge. Wenn wir die Art der Reaktion des Gewebes auf physikalische und chemische Bedingungen untersuchen, können wir feststellen, dass zwei „physikalische Kräfte“ eine bedeutende Rolle spielen: Druck- und Zugkräfte. Warum sie also nicht mit mehr Bewusstsein nutzen ohne sie gleich als „Technik“ zu benennen? Tatsächlich sollten wir uns nicht so sehr fragen, welche Technik wir verwenden sollten, sondern vielmehr die Frage stellen, in welche Richtung wir gehen sollten, um die Belastung im Bindegewebe zu lösen. Ist das nicht ein sehr einfaches, aber dennoch wichtiges und fundamentales Prinzip?
Aber, was bedeutet es ohne die wichtige Vorausstezung, diese Belastung im Bild einer lebenden anatomischen Form zu visualisieren? Ist dies nicht eine wesentliche Voraussetzung für die Anwendung einer sogenannten Technik? Das Mindeste, was wir sagen können, ist, dass dies ein wesentlicher Beitrag zur Genauigkeit unserer technischen Intervention ist (A. T. Still, Autobiographie, Die Philosophie und die mechanischen Prinzipien der Osteopathie, Seite 18:… one thousand of an inch …). Ein Bild, das nicht nur alle vorhandenen Strukturen enthält, sondern auch deren Positionsbeziehungen zu anderen Strukturen. Ist dies nicht eine Bedingung, um unterscheiden zu können, was normal und abnormal ist?
Schlussfolgerung
Die Neudefinition der anatomischen Nomenklatur auf der Grundlage der genauen Beschreibung der Positionsbeziehungen zwischen anatomischen Strukturen gibt uns ein genaueres Bild unseres Patienten und seiner Probleme. Probleme, die nicht die Symptome sind, sondern die Veränderungen innerhalb dieser Beziehungen. Änderungen, die zu unterschiedlichen Verhaltensweisen führen!
Um historisch verborgene Zusammenhänge aufgrund der klassischen Nomenklatur entdecken zu können, sollte die anatomische Form anders betrachtet werden. Ein Verständnis der Prinzipien, die hinter der Entwicklung dieser Form stehen, kann uns helfen, diese Sichtweise zu ändern, um so neue Positionsbeziehungen zu erkennen. Es kann uns helfen, dem Begriff „(dys) Funktion“ eine andere Bedeutung zu geben.
In einer technokratischen Gesellschaft, in der Techniken vor allem im Vordergrund stehen, sollte das neue Credo lauten: Fragen Sie mich nicht, wie ich es getan habe, sondern warum ich es getan habe (*). Eine weitgehende Kenntnis der Anatomie ist eine Voraussetzung, um letztere beantworten zu können.
______________________________
(*) Diese Worte stammen nicht von Andrew Taylor Still, aber ich bin mir ziemlich sicher, dass er zustimmen würde.